Hoy es 28 de abril y se habla de
carlos mazón
Diana Morant
PPCV
pspv-psoe
FIRA DEL LLIBRE
Pedro Sánchez
L'Alter
Gátova
LLosa
Despoblación
Valencia
hofmann
el callejero
datos vp
educación
valencia
fp
universidades
DESAYUNO VP CON PROFESIONALES DEL SECTOR en EL DÍA MUNDIAL DEL CÁNCER DE PRÓSTATA
Prevención y desarrollo de la tecnología, vitales en la detección temprana del cáncer de próstata
11/06/2023 -
VALÈNCIA. La importancia de la detección temprana del cáncer de próstata se puso de relieve en el desayuno organizado por Valencia Plaza, que tuvo como fin conocer y debatir acerca de cuáles son los avances y técnicas más efectivas para la prevención y el tratamiento de esta dolencia. En un formato de mesa redonda, profesionales del sector pudieron debatir y plantear sus reflexiones acerca de estas cuestiones, así como de cómo la tecnología gira en torno al sanitario y al usuario tanto en la prevención como en el tratamiento
Al desayuno asistieron los doctores Juan Casanova, jefe de servicio de urología del IVO; Miguel Ramírez, jefe clínico de servicio de urología del IVO; Isabel Chirivella, jefa clínica de oncología médica y responsable de los tumores genitourinarios y de asesoramiento en cáncer hereditario Servicio de Oncología del hospital Clínico universitario de Valencia; y Antonio Conde, jefe de servicio de Oncología Radioterápica en el Hospital la Fe. Además, también acudieron Oscar Pellicer, Investigador doctor en el Image Processing Lab de la Universitat de València; y Marcos Calvo Martínez, Coordinador psicosocial de la Asociación Española Contra el Cáncer Valencia.
El debate giró en torno a una serie de cuestiones que se les planteó de forma individual a cada ponente. De esta forma, pudieron interpelarse entre sí y generar un ambiente de conversación en torno a esta cuestión. De inicio, se definió el cáncer de próstata, las áreas a las que puede afectar una metástasis, así como las herramientas de control, prevención y seguimiento existentes. En la fase final del encuentro la conversación dio un mayor peso a la importancia de la tecnología y a cómo ésta puede ser un arma de doble filo con la desinformación existente en Internet.

“A groso modo el cáncer de próstata se origina tras una mutación congénita o adquirida que confiere a un clon celular la posibilidad de reproducirse de manera incontrolada. Además, es necesario que los mecanismos de defensa e inmunitarios que el cuerpo posee fracasen” sintetizó de inicio el Dr. Juan Casanova, que explicó que se origina como cualquier otro tumor, aunque en este caso se desconoce el porqué de su aparición. Casanova valoró que esta dolencia ha sido protagonista de un buen número de avances médicos que han permitido que, en 40 años, se haya pasado de una tasa de mortalidad del 90% de los pacientes a un 90% de curaciones.
“Esto se ha conseguido gracias a la aparición del PSA en la década de los 80 y la popularización de esta prueba en las revisiones rutinarias de los varones españoles, lo que nos ha permitido en la actualidad reducir el estadio del cáncer de próstata y aplicar los tratamientos cuando la enfermedad es curable.” añadió el doctor. Un PSA es una prueba del antígeno prostático específico, es decir, un indicador del nivel prostático. Se trata de una herramienta que sirve como una variable más para la detección temprana ante este tipo de tumores.
El experto explicó que no existen síntomas del cáncer de próstata: “La sintomatología que sienten los hombres cerca de los cincuenta años son síntomas de la próstata benigna. Cuando el cáncer de próstata produce síntomas, ya hemos llegado tarde”. No obstante, lanzó un mensaje de calma y prudencia durante todo el debate al explicar que “incluso cuando llegamos tarde, los nuevos tratamientos médicos consiguen –en muchos casos- cronificar la enfermedad”.

“El paciente metastásico ha aumentado la supervivencia en los últimos años. Conseguimos cronificar la enfermedad más tiempo, al principio era de unos tres años y ahora de unos cinco. Aspiramos a cronificar esta enfermedad como una enfermedad más”, explicó la Dr. Isabel Chirivella. En este sentido, expuso los tratamientos hormonales existentes en la actualidad, desde la quimioterapia hasta cuestiones más modernas como la cirugía robótica.
Sobre la cirugía robótica habló el Dr. Miguel Ramírez, que calificó esta herramienta de “revolución en la práctica diaria”, al ser más cómoda para el cirujano y permitir un aumento de la maniobrabilidad durante la cirugía, lo que repercute en “mejores resultados para los pacientes”. En este sentido expuso que para realizar una intervención mediante esta técnica, el cirujano entra con un perfil de usuario conectado a Internet y todas las maniobras y movimientos del especialista son registrados en una enorme base de datos. “Es muy probable que en el futuro los algoritmos matemáticos que se generen con ese big data mejoren el rendimiento y destreza de los cirujanos”.
Los profesionales también mostraron sintonía con la importancia de realizar revisiones periódicas. En este sentido, expertos como el doctor Casanova recomiendan a los cincuenta años un tacto rectal y una prueba PSA. Tras esta primera medida, se debe pedir una prueba PSA anual junto con el análisis de sangre. “A partir de los 50 años el colesterol y el PSA son innegociables”, remarcó.

Respecto al perfil de los pacientes de riesgo, los profesionales rechazaron establecer características concretas aunque coincidieron en que “a mayor edad, mayor probabilidad”. “También existe un factor familiar, por lo que se recomiendan revisiones a partir de los 40 años si se cuenta con antecedentes familiares”, apuntó Juan Casanova.
El PSA es tan solo un indicador
A lo largo del debate, los intervinientes quisieron dejar claro que el PSA es tan solo un indicador del nivel prostático, y por tanto una herramienta en la práctica clínica diaria. En este sentido, remarcaron que un nivel alto de este indicador no supone per se tener cáncer de próstata, con el objetivo de contrarrestar la desinformación patente entre los ciudadanos en foros online sin rigor científico.
“El PSA puede salir muy elevado por cuestiones como el cáncer de próstata, pero también por otras cuestiones como una salida en bicicleta muy larga, por la actividad sexual previa al análisis, por una infección urinaria o por el crecimiento benigno prostático. Pese a que es un test muy sensible, de hecho es el mejor biomarcador disponible, sin embargo no es todo lo específico que desearíamos”, explicó el doctor Ramírez. Por eso es importante incorporar una resonancia magnética. El PSA es simplemente un indicador del nivel prostático”, contextualizó. El doctor Ramírez dio mayor importancia al PSA como indicador para tomar decisiones y medidas con mucha antelación, según el avance que haya tenido en las últimas pruebas. “Con antelación podemos saber si se puede desarrollar una metástasis”, añadió el sanitario.

Además, los profesionales coincidieron en que los avances médicos han permitido poder realizar operaciones e intervenciones que mejoran la salud de los pacientes sin toxicidad asociada. Anteriormente, un PSA superior a cuatro era suficiente para recibir una biopsia. En la actualidad, el paciente debería realizarse una resonancia magnética previa a la biopsia, con un valor predictivo negativo del 90-95%, la que nos va a permitir decidir la conveniencia o no de la misma. Recientemente se ha consolidado la biopsia por fusión de imágenes que permite la toma de muestras guiadas por la resonancia de la zona sospechosa aumentando la especificidad de la misma, permitiéndonos a su vez categorizar correctamente la enfermedad de inicio y así poder aplicar el tratamiento correcto.
Los profesionales coincidieron en que esta secuencia lógica de PSA + Resonancia + Biopsia de fusión “supone un uso de recursos que probablemente el ámbito asistencial público español todavía no puede asumir aunque ya se están haciendo avances en este sentido”, explicaron durante el desayuno.
La importancia de la psicooncología
En el centro del debate estuvo el papel de la psicooncología, es decir, de la psicología adaptada a las necesidades de pacientes y familiares de enfermos oncológicos. En este sentido se trataron cuestiones tales como en qué momento de la enfermedad deberían actuar con mayor incidencia o la importancia de las reuniones grupales para visibilizar dolencias comunes.
El coordinador psicosociología de la Asociación Española Contra el Cáncer Valencia, Marcos Calvo, explicó que una enfermedad oncológica conlleva “la gestión de la incertidumbre desde el inicio”, tanto para aquellos a los que se les dice poder vivir con normalidad hasta los que están en una fase más avanzada “y viven con el miedo de la metástasis”. Además, Calvo, consideró que se deberían ofrecer mayores facilidades a los pacientes para la toma de decisiones “desde la parte psicosocial”. El coordinador reconoció que los hombres “se muestran más reticentes” a obtener asistencia de salud mental.

Calvo aprovechó su intervención para denunciar la “confusión informativa” latente en el diagnóstico, tratamiento y seguimiento de este tipo de enfermedades producido por la búsqueda de información complementaria en internet donde el paciente puede encontrar todo tipo de información que no está contextualizada por un profesional. Esto lleva a los enfermos oncológicos a solicitar segundas y terceras opiniones o tomar iniciativas propias que generan un innecesario estrés. Para poder mitigar o revertir esta situación, Antonio Conde apostó por “disponer de un tiempo de calidad” con el paciente para conocer sus dudas y miedos, así como entender que en la sociedad digital “el paciente a veces llega ya a la consulta sabiendo el resultado de las exploraciones”, y se debe estar preparado para ello.
Juan Casanova e Isabel Chirivella consideraron que existe un grave peligro al conocer los resultados de un PSA, una analítica o cualquier otro tipo de exploración médica sin la interpretación y contextualización de su especialista. “Una mala interpretación del resultado también puede ser muy equívoco. Tengo la suerte de que tengo el psicooncólogo pared con pared, y creo que el paciente se va a sentir mejor con la intervención de un profesional de este tipo para que mejore su situación de cómo se va a desarrollar esta enfermedad”, manifestó Antonio Conde sobre la importancia de la psicooncología.

En este sentido, Marcos Calvo apostó por aumentar la incidencia de reuniones grupales de unos ocho o nueve pacientes en las que se puedan hablar de cuestiones como la impotencia sexual de una forma más abierta y distendida: “Los grupos pequeños son una modalidad que puede aportar bastante a los pacientes” . El doctor Casanova, al hilo de lo comentado por Calvo, explicó que en el caso de los hombres los problemas de disfunción eréctil siguen siendo un tabú. Este estigma se puede romper a partir de la visibilización y el trato en grupo: “La sexualidad tiene un límite y no es eterna, se va perdiendo con el paso del tiempo. Pero si se cuenta en grupo te das cuenta que tus problemas son los mismos que los de enfrente”.
En este sentido, Miguel Ramírez contextualizó la disfunción eréctil tras la intervención quirúrgica. El doctor explicó que este cáncer afecta, en buena parte, a pacientes de avanzada edad con “problemas de disfunción eréctil de antemano”. Juan Casanova explicó además que el tratamiento puede provocar un cambio en “toda la relación de pareja”, por lo que “una de las grandes obsesiones es el miedo a quedarse impotente”. “El trauma psicológico para el hombre es brutal, aunque depende de la edad y de su estado sexual en el momento de la detección”, apostilló Casanova.

En el ámbito de los pacientes que tienen metástasis, “Se puede dar un tratamiento hormonal que hace que la testosterona no funcione durante el mismo. Pero tras el tratamiento los niveles vuelven y tiene posibilidades de recuperar la esfera sexual, recuperar la calidad de vida y disminuir otros efectos”, añadió al respecto el doctor Conde. Al respecto, Isabel Chirivella añadió que la disfunción es tan solo un efecto secundario, al que se le pueden sumar otros tales como “osteoporosis, alteración del físico o aumento de la grasa corporal”.
Tecnología y educación van de la mano
Los avances tecnológicos necesitan de profesionales preparados y expertos en la materia. Los expertos debatieron en torno al aumento de competencias relacionadas con estas cuestiones en el currículo educativo de las universidades, así como una mayor colaboración con profesionales expertos en datos, inteligencia artificial y biomedicina. “La tecnología es una revolución en el ámbito quirúrgico y asistencial médico. Juega un papel muy importante en nuestro día a día y en un futuro inmediato”, reconoció Miguel Ramírez, que plateó la conveniencia de equipos multidisciplinares que incluyan clínicos e ingenieros “para la óptima incorporación de la tecnología en nuestro día a día”.
“Vamos hacia un medio totalmente informatizado y digitalizado en el que los médicos debemos entrar y contar con los recursos para poder utilizar e implementar estas tecnologías” , analizó, por su parte, Antonio Conde, que puso como ejemplo las historias clínicas electrónicas y la importancia de los datos en la salud. Ello se complementó con la visión de Juan Casanova: “En todos los servicios médicos debería ser fundamental un biomédico. La figura de este profesional debe ver cómo recopilar, gestionar y aprovechar la información” .

El Investigador doctor en el Image Processing Lab de la Universitat de València, Óscar Pellicer, estuvo de acuerdo con lo planteado por sus compañeros aunque consideró que la formación en medicina es elevada en otras competencias, por lo que “los médicos tampoco pueden ser ingenieros”. “Sí debería haber más ingenieros de datos y de inteligencia artificial en los hospitales para hacer una gestión de datos que se pueda revertir en el cuidado de los pacientes”, añadió este profesional experto en inteligencia artificial.
Antonio Conde, además, en materia tecnológica, aprovechó para tratar la situación de los PET, equipos que permiten conseguir imágenes en movimiento del cuerpo y el metabolismo del paciente a partir de una sustancia con un marcador radioactivo. En este sentido, destacó la donación de la Fundación Amancio Ortega, y la apuesta del INVEA. A partir de estas inversiones se han puesto en funcionamiento equipos y tecnologías que permiten una mayor calidad de detección, así como un descenso del umbral de detección.

“En la actualidad se están implementando equipos de medicina nuclear en los sitios donde no hay, mientras que en aquellos sitios donde hay equipos antiguos se están cambiando”, explicó el doctor Conde, que expuso que en Australia se decidió comparar las técnicas de medicina convencionales con el PET PSMA. De esta prueba se obtuvieron resultados que confirmaron que se trata una técnica más adecuada para los pacientes, con menor radiación y coste económico, y con menor disparidad de diagnóstico entre centros. El doctor Ramírez puntualizó que en la actualidad este dispositivo solamente se puede poner en funcionamiento en España si el paciente cuenta con un PSA superior al 0,5 después de la intervención o superior a 2 en caso de radioterapia.
En todo caso, Óscar Pellicer sacó a la palestra la cuestión de la Inteligencia Artificial (IA), ligada de lleno con la tecnología. En este sentido, explicó que en el caso de la próstata, la forma que se emplea más para el diagnóstico es la imagen, que ofrece información para identificar dónde podría estar la lesión. Por ello, una IA se puede entrenar a partir de miles de resonancias (de imágenes) con etiquetas de dónde está la lesión para que, una vez entrenada, pueda desarrollar por sí misma la capacidad de detección.

“Esto se está empezando a implantar en todo el mundo. Pero hay muchos escollos de tipo legal y normativo para llevar estos modelos a la práctica. Ahora mismo las limitaciones son más de tipo legal”, puntualizó Pellicer. El investigador doctor en el Image Processing Lab de la Universitat de València aseguró que este tipo de sistemas “van a servir como una segunda opinión para los urólogos, o como una forma de priorizar pacientes según gravedad”. Aunque agregó: “Hasta cierto punto, es inevitable, que problemas muy concretos acaben siendo bien resueltos por la inteligencia artificial. Que se implante la IA es inevitable”.
En todo caso, la Inteligencia Artificial está en el futuro de la ideología pero “no va a hacer perder el trabajo a los urólogos”, sino que “va a ser una ayuda que permita mejorar más si cabe los éxitos del tratamiento”, en palabras del doctor Casanova. Una tecnología cada vez entrenada con mayor número de datos de distintos hospitales y dispositivos con el objetivo de llevar el tratamiento en urología a un nivel superior en términos de calidad asistencial.
Diagnóstico del tratamiento en la Comunitat
El encuentro terminó con una ronda de intervenciones acerca de cómo se ve el futuro del tratamiento del cáncer y de la sanidad en la Comunitat Valenciana. Empezó Marcos Calvo, que analizó que la pandemia “ha estresado el sistema y ha afectado a los pacientes y a los sanitarios”. No obstante, consideró que la ciudadanía mantiene “una imagen positiva de la sanidad a pesar de todo”. Y puso en valor el papel de los profesionales: “Hay que pensar en cuidar a los facultativos para poder cuidar el sistema. El grado de sufrimiento de los residentes es altísimo. Si no se cuida a los profesionales va a repercutir sobre los profesionales”.
Isabel Chirivella, por su parte, lamentó la falta de personal en oncología: “Trabajamos con pacientes con problemas muy importantes y cada día salimos de la consulta saturados. Muchos jóvenes se están dejando la especialidad por esta cuestión”, recordó Chirivella, y explicó que tiene unos 10 minutos por paciente cada mañana. A ello apuntó Ramírez: “Hay inversión en farmacia y en equipamiento. Lo difícil es la gestión de la Sanidad, es ahí el gran reto que tenemos”.

Noticias relacionadas
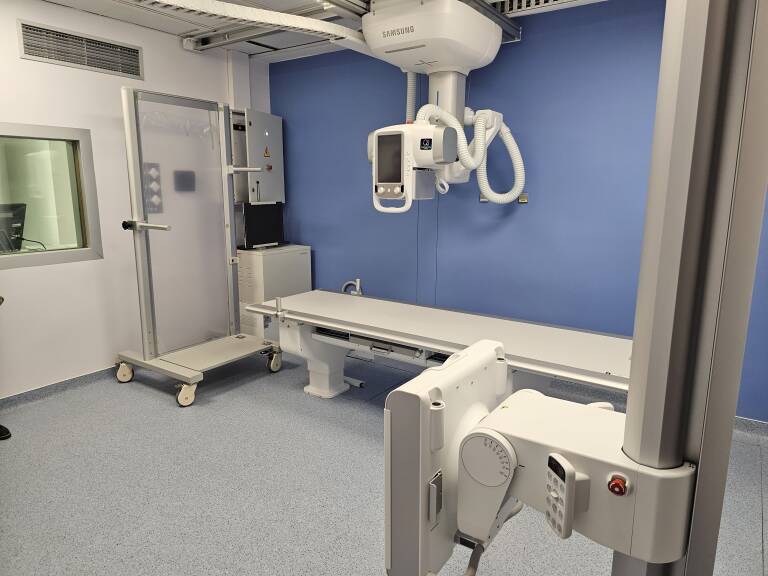
Entre otras mejoras supone el cálculo de la dosis de radiación de manera personalizada
Sanidad dota con tres nuevas salas de radiología digital con IA a los hospitales Clínico y Malvarrosa
Por
EL CONSELLER DE SANIDAD LA SOLICITA "A NIVEL NACIONAL"
Sanidad reclama una solución para la situación de los residentes de último año este verano
Por
Gómez agradece la generosidad de los estudiantes y el compromiso de la UPV
Sanidad y la UPV inician un punto permanente de donación de sangre en el campus universitario
Por